”Værd at vide” er blevet udarbejdet i forbindelse med udviklingen af et Nationalt E-læring projekt, der er støttet af “Nationalt partnerskab til forebyggelse af selvmord og selvmordsforsøg 2017-2020” under Sundhedsstyrelsen.
Som hovedforfattere på ”Værd at vide” har vi udarbejdet en tilpasset version til brug på denne hjemmeside.
Selvom størstedelen af dem, der dør ved selvmord eller forsøger selvmord, har en psykiatrisk diagnose, kan vi ikke forklare eller forstå selvmordshandlingen ud fra diagnosen alene, da langt de fleste personer med for eksempel en angstlidelse, depression eller personlighedsforstyrrelse ikke forsøger selvmord (Chiles & Strosahl, 2005; Jobes, 2016). Derfor er det nødvendigt at have kendskab til andre faktorer og processer, der kan forklare, hvorfor nogle bliver selvmordstruet, mens andre ikke gør, hvis man skal kunne forstå og forebygge selvmord.
Formålet med dette afsnit er at gøre rede for, hvad der er væsentligt at være opmærksom på, når man gennemfører en selvmordsrisikovurdering og iværksætter forebyggende tiltag. Der kommer også en kort indføring i, hvordan man kan forstå selvmordsadfærd, og hvilke risikoforøgende forhold og processer man bør have kendskab til. Selvom det at være selvmordstruet er en tilstand, man finder på tværs af aldre og diagnoser, er det overordnet set de samme faktorer og forhold, man skal være opmærksom på, men det vil også blive gennemgået, hvilke særlige forhold der er gældende for børn og unge samt ældre mennesker. Det er centralt, at en vurdering af selvmordsrisiko bygger på en helhedsorienteret, faglig vurdering, der sammenholder personens kliniske tilstand, herunder om der er sket en forværring eller bedring i patientens psykiske tilstand, med tilstedeværelsen af risikoforøgende og beskyttende forhold. Dette kan ikke ske uden en undersøgende og anerkendende inddragelse af den selvmordstruede person og eventuelle pårørende (Chiles & Strosahl, 2005; Jobes, 2016).
Til at understøtte risikovurderingen kan der anvendes risikoværktøjer, men det kan ikke stå alene uden det kliniske interview, som forsat regnes for den sikreste måde, hvormed man kan foretage en selvmordsrisikovurdering (Steeg m.fl. 2018).
Man bør være opmærksom på, at en række risikofaktorer har en tendens til at forstærke hinanden, og således have en akkumulerende effekt, ligesom personens ressourcer – de beskyttende forhold – kan drænes over tid. Dette vil alt andet lige forværre personens situation og tilstand væsentligt, hvorfor en del af den selvmordsforebyggende indsats også handler om at få stoppet negative udviklingsspiraler.
Det, at være selvmordstruet, er at være i en tilstand, der kan være ganske påvirkelig og omskiftelig. Langt de fleste selvmordstruede oplever stor grad af ambivalens i forhold til deres selvmordstanker, og de vil kunne påvirkes af selv små hændelser eller interventioner i enten positiv eller negativ retning. For eksempel vil uforudsete hændelser, som en negativ eller afvisende SMS fra en ven, forværre tilstanden markant. Det samme gælder uventede tab/konflikter til pludselige, pinefulde bekymringer om fremtiden. Det gør det vanskeligt med sikkerhed at forudsige, om selvmordshandlingen vil kunne finde sted.
Vi kan således ikke undgå, at der vil være falske positiver i vores risikovurderinger – altså, at vi vurderer nogle med øget eller akut øget selvmordsrisiko, hvor risikoen måske ikke er så høj. Men for dem, vi vurderer som selvmordstruede, og iværksætter selvmordsforebyggende interventioner for, gælder det, at de ofte befinder sig i en særlig vanskelig situation og med stor sandsynlighed vil profitere af den iværksatte intervention.
Det giver derfor god mening at tænke om selvmordsrisikovurderinger, at de er med til at øge sikkerheden og kvaliteten for selvmordstruede personer gennem specifikke og målrettede tiltag (Mehlum, et al 2014).
Selvmordsadfærd kan forstås som et forsøg på at løse en situation, der opleves som utrolig pinefuld og fastlåst. Forud for selvmordshandlingen vil man ofte se, at personens situation gradvist har udviklet sig til det værre, og at personen på forskellig vis har forsøgt at løse sine vanskeligheder, men uden den ønskede virkning.
Alle kan potentielt blive selvmordstruet og få selvmordstanker eller impulser til at skade sig selv. Det er blot et spørgsmål om at komme i en tilstand, hvor man oplever en følelsesmæssig eller fysisk smerte, der er uudholdelig, der ikke synes at have nogen ende, og som man er ude af stand til at håndtere eller kontrollere (Shneidman, 1993; Chiles & Strosahl, 2005, Jobes, 2016).
Shneidmans kubiske model for selvmordsadfærd peger på tre overordnede tilstande, der er væsentlige at undersøge, når man skal beskrive, hvad der gør en person selvmordstruet og vurdere, på hvilken måde det bedst kan lade sig gøre at intervenere (se Figur 1).

Ifølge Shneidmans model finder selvmordshandlingen sted, når en person oplever en psykiske smerte, som vedkommende finder uudholdelig, samtidig med at han oplever et pres og en uro, der når en voldsomhed og intensitet, som måske ikke tidligere er oplevet (Shneidman, 1993). Den psykiske smerte kan være enhver negativ tilstand eller følelse såsom angst, skam, ensomhed, sorg, vrede eller fysisk smerte. Når der er tale om indre uro, er der tale om en stærk handletrang, som kan blive til egentlig desperation og impulsivitet, når den har nået sit allerhøjeste niveau.
Med stress eller pres hentydes der til det pres eller den stressreaktion, der opstår, når personen mister noget af betydning eller frygter at miste det – det kan for eksempel være en partner, arbejde, status eller anseelse. Udover de negative følelser det vækker, er det særlige ved pres, at det efterlader personen med en følelse af, at situationen stiller større krav til vedkommende end han kan honorere, at det kort sagt overvælder vedkommende. Presset kan også komme indefra, enten i form af krav, som personen stiller sig selv, eller i forhold til indre tanker eller sågar stemmer, som kritiserer og fordømmer én.
Af modellen følger også, at enhver intervention, der kan reducere én af de tre tilstande, vil kunne reducere selvmordsrisikoen. Psykologen Rory O’Connor har udviklet en omfattende model til forståelse af selvmordsadfærd. Modellen integrerer en lang række forskningsresultater. Dels for at vise, hvad der gør at nogen udvikler selvmordstanker, når de står overfor forskellige belastninger, mens andre ikke gør. Dels for at tydeliggøre de faktorer, der er medvirkende til, at nogen handler på selvmordstanker, mens andre ikke gør. Modellen har det mundrette navn: Den integrerede motiverende-viljesbestemte model for selvmordsadfærd (The integrated motivational-volitional model of suicidal behaviour (O’Connor & Kirtley, 2018)).
Som andre modeller tager den udgangspunkt i en stress-sårbarhedsmodel, hvor sårbare personer i udgangspunktet har sværere ved at håndtere de udfordringer, belastninger og tab, tilværelsen nu en gang giver. Det kan være personer, der som følge af en traumatisk opvækst eller udviklingsforstyrrelse, har svært ved at håndtere de forandringer og belastninger de møder, blandt andet fordi de har svært ved at rumme negative følelser, overskue situationen og for eksempel trække på deres netværk. Disse personer vil i udgangspunktet være mere udsatte overfor at udvikle selvmordstanker eller selvskade end andre, men det skyldes først og fremmest, at de hurtigere vil få følelsen af at have lidt nederlag, at de ikke kan stille noget op med situationen, og oplever den som fastlåst.
Man har fundet, at netop følelsen af nederlag/ydmygelse og at man oplever situationen som fastlåst, i særlig grad øger risikoen for selvmordstanker. Der er flere faktorer, der er medvirkende til, om en person handler på selvmordstanker eller -impulser. De væsentligste er tidligere episoder med selvskade og selvmordsforsøg samt impulsivitet. Ved flere tidligere selvmordsforsøg og selvskade sker der en tilvænning til det at påføre sig selv skade med den konsekvens, at modviljen mod at skade sig selv så at sige nedbrydes. Desuden indlæres et uheldigt handlemønster, da man får en umiddelbar lindring af de smertefulde følelser, og nogle vil opleve at få omsorg, støtte og hjælp i en vanskelig situation (O’Connor & Kirtley, 2018, Chiles & Strosahl, 2005).
Selvmordsrisikobeskrivelse og vurdering
Til grund for en selvmordsrisikovurdering ligger en forudgående selvmordsrisikobeskrivelse. En selvmordsrisikobeskrivelse er en beskrivelse af en persons risiko for selvmordshandlinger indenfor den nærmeste fremtid og de interventioner, der er nødvendige for at mindske risikoen for selvmordsadfærd og øge personens sikkerhed. Beskrivelsen af selvmordsrisiko sker ud fra personalets faglige baggrund og de oplysninger, personalet har indhentet om personen.
Indhentningen af oplysninger sker overvejende gennem en undersøgende samtale med den selvmordstruede person, hvor der afdækkes vedvarende og midlertidige forhold, der kan øge vedkommendes risiko for at foretage en selvmordshandling. Der bliver indhentet oplysninger om selvbeskadigende adfærd, risikofaktorer, beskyttende faktorer samt potentielle ændringer, der kan indtræffe indenfor de nærmeste dage. Det er også vigtigt at indhente oplysninger fra pårørende og andre, som kender personen godt, for at få information om de ændringer, der er sket med personen indenfor de seneste dage eller uger.
Nedenfor ses en oversigt (Figur 2) over de forskellige elementer eller områder, der bør indgå i en selvmordsrisikobeskrivelse, for at man kan vurdere, hvor selvmordstruet en person er og hvilke selvmordsforebyggende tiltag, der bør iværksættes, som for eksempel udarbejdelse af kriseplan, indlæggelse, inddragelse af netværk og/eller hyppigere opfølgning. Gennemgangen af figuren er baseret på Pisani og kollegers arbejde med beskrivelse af selvmordsrisiko (Pisani m.fl. 2015).
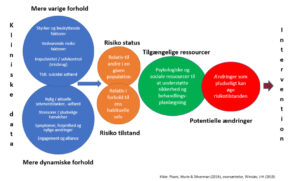
Figur 2 skal læses fra venstre mod højre, så den viser arbejdsgangen, hvor man gradvist, i samarbejde med personen, indsamler oplysninger om forskellige former for risikofaktorer og beskyttende faktorer for til sidst at vurdere, hvilke tiltag der bør iværksættes for at reducere selvmordsrisikoen.
Der skelnes mellem faktorer, der er af varig og midlertidig karakter, hvor de varige risikofaktorer er tidligere selvmordsforsøg og selvskade, impulsivitet samt psykiatrisk lidelse som for eksempelbipolar affektiv sindslidelse eller skizofreni. Kroniske smerter, sygdomstilstande eller handicap kan også betragtes som varige risikofaktorer. Har en person en historie, som omfatter stabile, støttende relationer, en tilværelse og familieforhold, som opleves som meningsfuld og givende, samt personlige ressourcer, som fleksibilitet og handlekraft, besidder personen en række beskyttende faktorer, som er af mere varige karakter. Om disse beskyttende faktorer også er tilstede i den aktuelle situation, skal vurderes – her ser man dels på, hvorledes personen deltager i samtalen, og om der er et ønske om at tage imod hjælp.
Man skal være opmærksom på, i hvilket omfang personens netværk er tilgængeligt i den aktuelle situation og kan støtte op om personen og det videre forløb. Ligesom det er er væsentligt at afklare, hvad den selvmordstruede selv er i stand til at overskue og tage ansvar for, på det tidspunkt samtalen finder sted (Tilgængelige ressourcer).
Med risikostatus menes, på hvilken måde personens selvmordsrisiko er, i forhold til andre der tilhører samme gruppe som personen. Det kan være i forhold køn, alder og patientgruppe. For eksempel vil en 57-årig, depressiv, fraskilt mand med flere tidligere selvmordsforsøg, have højere risiko for selvmord end en person, der har de samme vanskeligheder og vilkår, men som aldrig har haft et selvmordsforsøg. Når personens risikotilstand vurderes, sammenligner man personens aktuelle psykiske tilstand med vedkommendes sædvanlige tilstand. Er der for eksempel sket en markant forværring af personens tilstand med øget uro, forpinthed og udtalt håbløshed, kan risikoen for selvmord være øget. Potentielle ændringer omfatter forandringer, udfordringer eller belastninger, som kan øge personens selvmordsrisiko pludseligt. Det kan for eksempel være udfaldet af en forestående domsafsigelse, svar på undersøgelser eller sagsbehandlinger, der på den ene eller anden måde betyder negative forandringer i personens tilværelse.
Selvbeskadigende adfærd
En af de mest veldokumenterede risikofaktorer for selvmordshandlinger er tidligere selvmordsforsøg eller selvskade (Nordentoft m.fl. 2011; Lindekilde & Lasgaard, 2016). Det er derfor særdeles vigtigt at indhente oplysninger om tidligere og aktuelle episoder af selvbeskadigende adfærd. I det følgende beskrives forskellige former for selvbeskadigende adfærd, som tager udgangspunkt i definitioner fra WHO og anerkendte begrebsdefinitioner, der giver mening at anvende i en hverdag, hvor man møder selvmordstruede personer. Disse begreber stammer fra et screeningsredskab til vurdering af selvmordsadfærd, som er udviklet af psykologen Kelly Posner og hendes kolleger (Posner m.fl. 2011). Formålet med dette redskab er at undersøge og beskrive karakteren af selvmordadfærd. Det er oprindeligt udviklet til brug i studier af nye lægemidler til psykiske lidelser, det hedder ”The Columbia Suicide Severity Rating Scale (C-SSRS).
Selvmordsadfærd
Selvmordsadfærd henviser både til selvmordstanker, -impulser og -handlinger. Selvmordsadfærd omfatter således meget impulsive selvmordsforsøg, selvmordstanker/planer, forberedelser til, forsøg på og fuldbyrdet selvmord. Selvskadende handlinger omfattes normalt ikke af dette begreb, da de er mindre farlige, og har en mere vanemæssig karakter og et andet sigte end at afslutte livet (se nedenfor).
Selvmordstanker
Sundhedsstyrelsens definition af selvmordstanker er bred, idet den strækker sig fra forestillinger om at dø til vedvarende og påtrængende overvejelser om at begå selvmord (Sundhedsstyrelsen, 2007). For at kunne foretage en tydeligere skelnen anbefales følgende begreber fra Posner og kolleger (Posner m.fl. 2011):
· Ingen selvmordstanker
· Ønske om at være død (f.eks. forestillinger om, at det vil være nemmere, hvis man er død)
· Selvmordstanker uden intention/planer om selvmord (f.eks. flygtige tanker om at tage sit liv)
· Selvmordstanker med intention/planer om selvmord (f.eks. tanker om, hvordan man kan tage sit liv, herunder konkrete planer)
· Selvmordstankernes intensitet. Intensiteten og graden af selvmordstanker bestemmes af faktorer som f.eks. hyppighed, varighed, afledelighed og kontrollerbarhed
Selvmordsforsøg
Ifølge WHO’s definition på selvmordsforsøg, så er et selvmordsforsøg ”… en handling uden dødelig udgang, hvor en person med vilje indtager en overdosis eller lignende eller udviser anden ikke-vanemæssig adfærd, der vil være skadevoldende, hvis andre ikke griber ind, og hvor hensigten har været at fremme vedkommendes ønskede forandringer via handlingens forventede konsekvenser.” (SST 2007).
Det betyder, at selvmordsforsøg både omfatter handlinger, der er gennemført og handlinger, som ikke er gennemført, fordi den selvmordstruede er blevet stoppet af andre. Af definitionen fremgår det også, at der bag et selvmordsforsøg kan være flere forskellige motiver eller hensigter end blot det at dø. For at kunne foretage en tydeligere skelnen, når selvmordshandlinger beskrives, anbefales følgende begreber fra Posner og kolleger (Posner m.fl. 2011):
· Selvmordsforsøg anvendes om selvpåført skade, hvor der er udtrykt et vist ønske om at dø som følge af handlingen, og hvor handlingen er forsøgt gennemført.
· Afbrudt selvmordsforsøg anvendes om episoder, hvor personen bliver forhindret i at gennemføre et selvmordsforsøg af andre, f.eks. ved at andre stopper én i at tømme et pilleglas eller springe ud foran et tog.
· Opgivet selvmordsforsøg henviser til episoder, hvor personen selv opgiver at gennemføre et selvmordsforsøg. Det kan være at stoppe sig selv i at tømme et pilleglas eller at hænge sig.
Selvskadende handlinger
Selvskadende handlinger har ofte til formål at lindre eller flytte en psykisk smerte eller gøre en negativ følelse udholdelig, og er ikke en selvmordshandling. Handlingen er ofte en tilbagevendende måde at håndtere bestemte tilstande på, og har vanemæssig karakter (f.eks. at tilføre sig selv overfladiske snitsår, brændemærkning osv.) (Møhl, 2015).
Selvmord
Et selvmord er en handling med dødelig udgang, som afdøde, med viden eller forventning om et dødeligt udfald selv havde foranstaltet og gennemført med det formål at fremkalde de af den afdøde ønskede forandringer (dansk oversættelse af WHO’s definition, som også Sundhedsstyrelsen anvender).
Risikofaktorer
Er forhold eller faktorer, der er med til at øge en persons risiko for at forsøge selvmord. Der skelnes mellem varige eller vedvarende risikofaktorer og midlertidige risikofaktorer. De varige risikofaktorer har, som navnet siger, en sådan karakter, at de ikke blot forsvinder. De er en del af personens historie og tilværelse, og alt afhængig af, hvor godt personen har lært at håndtere disse vanskeligheder og leve med dem, vil de vedvarende kunne øge personens risiko for selvmordsadfærd.
De varige risikofaktorer er tidligere selvmordsforsøg og selvskade, tendens til at reagere impulsivt, historie med stof-/alkoholmisbrug samt sværere psykiatriske lidelser som for eksempel bipolar affektiv sindslidelse eller skizofreni. Kroniske smerter, sygdomstilstande eller handicap kan også betragtes som varige risikofaktorer.
Midlertidige eller dynamiske risikofaktorer er forandringer eller hændelser, som har en kortvarig indvirkning på personens tilstand. De kan have en belastende og udtrættende virkning og resultere i en tilpasnings- eller krisereaktion, men de kan også udløse selvmordsadfærd. Så udover at øge risikoen for selvmordsadfærd, kan de også direkte medføre selvmordshandlinger eller selvskade. Disse risikofaktorer kan for eksempel være skilsmisse, konflikter/skænderier med nærtstående, tab af arbejde, konkurs og svær sygdom.
I det kliniske arbejde kan det være en udfordring at fokusere på disse risikofaktorer alene, idet faktorerne isoleret set kan have en lille påvirkning af selvmordsrisikoen. Det er derfor også vigtigt at se på antallet/ophobningen af risikofaktorer og ud fra dette at vurderer det samlede risikoniveau. Hos den selvmordstruede person ses der således ofte, at der forud for selvmordshandlinger har været en kortere eller længere periode med belastende og akkumulerede risikofaktorer. Man bør derfor være særlig opmærksomhed på, om der er tale om mange risikofaktorer, der kan have en tendens til at forstærke hinanden og dermed øge risikoen for selvmordsadfærd (Arnfred & Larsen (2017).
Potentielle ændringer
Her hentydes til betydelige ændringer i personens liv, som med stor sandsynlighed kan forventes at ske indenfor den kommende uge, og som pludseligt kan destabilisere og forværre vedkommendes tilstand og dermed øge risiko for selvmord pludseligt. Det kan for eksempel være udfaldet af en forestående domsafsigelse, svar på undersøgelser eller sagsbehandlinger, der på den ene eller anden måde betyder negative forandringer i personens tilværelse.
Beskyttende faktorer
Forhold eller faktorer, der er forbundet med en mindsket risiko for selvmord. De omfatter for eksempel personens mestringsevne (frustrationstolerance, evne til at håndtere stress og hjælpsøgende adfærd), gode relationer til nærtstående og ansvarsfølelse, samt et netværk, der kan yde støtte og om nødvendigt intervenere (venner, familie og professionelle).
Kriseplan
Kriseplan betegner en konkret og nedskrevet plan over personens konkrete handlemuligheder i tilfælde af forværring af den psykiske tilstand med øget selvmordsrisiko til følge.
Formålet med en kriseplan er således at forebygge, at personen handler på sine selvmordsimpulser. Undersøgelser har vist, at kriseplaner har forebyggende effekt, og at effekten er større end såkaldte anti-suicidal kontrakter (Gamarra m.fl. 2015; Bryan m.fl. 2017).
Planen skal altid udarbejdes sammen med personen, og det nedskrevne skal være konkret, detaljeret og handlingsanvisende. Man skal regne med, at det tager en 20 minutter at lave en kriseplan. Det kan anbefales at gøre brug af APP til smartphones til erstatning af papirudgaven – for eksempel MINPLAN. Kriseplanen beskriver, hvilke advarselstegn der indikerer, at en kritisk situation er under udvikling, og på hvilken måde den kan håndteres enten på egen hånd eller gennem samvær med andre. Hent kriseplan version 1
Den vil også indeholde kontaktoplysninger på venner og professionelle, der kan tages kontakt til, ligesom den adresserer på hvilken måde, man kan skabe sikre rammer (Stanley & Brown, 2012).
Overordnet består kriseplanen af tre dele; advarselstegn, strategier og netværk.
Advarselstegn
Udover selvmordstanker kan advarselstegn omfatte tanker, følelser, tilstande, situationer og forestillinger, der vækker impulser til at få selvmordstanker, gøre selvskade eller lave et selvmordsforsøg. Når man sammen med personen undersøger, hvad der har udløst et selvmordsforsøg eller selvmordstanker, får man et indblik i denne persons advarselstegn. Disse advarselstegn kan være ”skænderi med partner”, selvkritiske tanker som ”jeg dur ikke til noget”, ”jeg er kun til besvær, de vil have det bedre uden mig” eller ”følelse af ensomhed og trang til alkohol”. Som regel vil der være flere situationer eller tilstande, som fører til selvmordstanker. Er der mange advarselstegn, kan det være en god ide at finde ud af, hvilke tre der oftest forekommer.
Strategier
En væsentlig del af selvmordsforebyggelsen er, at man sammen med personen finder ud af, på hvilken måde man kan skabe sikre rammer, så mulighederne for at handle på selvmordsimpulser begrænses.Det kan være, at personen ikke skal have adgang til al den medicin vedkommende får ordineret eller, hvis det er en person, som har adgang til våben (jæger, skytte eller soldat), skal have begrænset adgangen til disse.
Andre væsentlige strategier er måder, hvorpå personen kan aflede sig selv, hvis advarselstegnene viser sig. Det kan enten ske på egen hånd eller i selskab med andre. Sammen med personen afdækkes strategier, der kan gøres på egen hånd, det kan være at lytte til noget bestemt musik, tage et varmt bad, gå en tur, gøre rent, se en bestemt serie på TV/Netflix eller se på billeder, der vækker gode minder. En anden gruppe afledningsstrategier er dem, der anvendes i selskab med andre. Det kan være bestemte personer, han eller hun kan fortage sig noget sammen med, som for eksempel at drikke en kop kaffe, træne med, spille PC med eller blot gå en tur.
Det kan også være at tage hen på steder, som en bestemt café, et museum eller et andet sted, hvor man ikke føler sig alene, og kan blive optaget af noget andet end sine tanker og følelser.
Disse strategier tages ofte i anvendelse, hvis de første strategier ikke har den ønskede effekt, og det er vigtigt, at personen peger på bestemte venner eller relationer, når planen udarbejdes. Den sidste gruppe af strategier i Kriseplanen er de netværkspersoner og instanser, som personen kan søge hjælp hos, hvis de allerede anførte strategier ikke virker.
Netværk
På Kriseplanen anføres først navne og telefonnumre på personer i det personlige netværk, som den selvmordstruede person oplever at kunne få hjælp af. Det kan være venner, familiemedlemmer eller for eksempel en lærer, som personen har tillid til. I denne forbindelse kan det være relevant at motivere personen til at vise disse netværkspersoner Kriseplanen, så de ved, hvad der kan hjælpe den selvmordstruede. Dernæst anføres kontaktoplysninger på det professionelle netværk. Det kan være personens behandler eller den klinik, vedkommende er tilknyttet, den lokale akutmodtagelse (psykiatrisk skadestue) og Livslinjen. Det er vigtigt, at både navne og telefonnumre anføres, og sikre sig, at oplysningerne på netværkspersoner er indtastet på personens mobiltelefon.
Eksempel på en Kriseplan
Mine advarselstegn:
Skænderi med kæresten
Handlingslammet og stor uro
Trang til alkohol
Mine strategier (selv):
Gå en tur med hunden
Se ”Breaking Bad”
Gå i Fitnesscenteret
Mine Strategier (andre):
Kontakte Daniel og høre om bådebyggeri (tlf. nr.)
Køre en tur med Brian (tlf. nr.)
Ringe til onkel John og hør til familien mm (tlf. nr.)
Netværk (personligt):
Simon (god ven) (tlf. nr.)
Far (tlf. nr.)
Netværk (professionelt):
Behandler kl. 8-15 (tlf. nr.)
Akutmodtagelsen (psykiatrisk skadestue) døgnåbent (tlf. nr.)
Livslinjen (kl. 11-04) 70 201 201
At skabe sikre rammer:
Simon har nøglen til våbenskabet
Tager til egen læge tirsdag og fredag og får antabus
Selvmordsrisikoniveau og interventioner
Selvmordsrisikobeskrivelse og vurdering
Formålet med en beskrivelse og vurdering af selvmordsrisikoen, er at man sammen med den selvmordstruede person finder muligheder at håndtere den aktuelle situation og derigennem forebygge at vedkommende handler på sin selvmordsimpulser. Beslutning om intervention træffes således på baggrund af den selvmordstruede persons situation og den karakter selvmordsrisikoen har. På baggrund af selvmordsrisikobeskrivelsen vil man i psykiatrien og visse steder i somatikken fastsætte niveauet for selvmordsrisiko i et af tre niveauer, der er:
- Ingen øget selvmordsrisiko
- Øget selvmordsrisiko
- Akut øget selvmordsrisiko
Der er tale om en faglig vurdering ud fra patientens kliniske tilstand samt tilstedeværelsen af risikofaktorer og beskyttende faktorer og samspillet mellem disse. Til hver risikoniveau er der række overordnede handlemuligheder (se skema).
Ingen øget selvmordsrisiko
- Selvmordsadfærd. Passive dødsønsker, kan være selvmords-tanker, men ingen planer, intention eller handling.
- Risiko og beskyttende faktorer. Få, påvirkelige risikofaktorer. Flere beskyttende faktorer. Livssituation forventes ikke ændret til det værre
- Obligatorisk intervention. Har borger/patient i den aktuelle kontakt tidligere været vurderet i øget selvmordsrisiko og akut øget selvmords-risiko skal der laves kriseplan eller anden plan til håndtering af selvmordsrisiko i forbindelse med afslutning af forløb. Links til kriseplan Kriseplan 1 Kriseplan 2 (kriseplaner I har fået tilsendt) + app MinPlan
- Mulig intervention. Inddrag pårørende, afdæk trivsel, løs evt. akutte problemer, iværksæt evt. opfølgning. Udlever kontaktoplysning til hjælp, Kopi af skadeskort/epikrise til egen læge/behandler. Vurdér behov for underretning. Udarbejd kriseplan Links til kriseplan Kriseplan 1 Kriseplan 2 (kriseplaner I har fået tilsendt + andre planer + app MinPlan
Øget risiko
- Selvmorsadfærd. Intense eller presserende selvmordstanker evt. med konkrete planer, selvskadende adfærd, og / eller tidl. selvmords-handlinger
- Risiko og beskyttende faktorer. Samlet vurdering på baggrund af forholdet mellem risikofaktorer og beskyttende forhold og faktorer. Der vil typisk være flere risikofaktorer, som med indsats kan påvirkes. Få eller flere beskyttende faktorer tilstede Der kan forventes en negativ ændring af livssituation.
- Obligatorisk inervention. Der skal udarbejdes kriseplan. Henvendelse i Akutmodtagelse (Psykiatrisk skadestue) eller indlæggelse, eller bedste form for opfølgning skal overvejes. Efter selvmords-forsøg/ selvskadende handling skal pt. tilbydes/anbefales opfølgning.
- Mulig intervention. Inddrag pårørende, afdæk trivsel, løs evt. akutte problemer, iværksæt evt. opfølgning. Udlever kontaktoplysning til hjælp Kopi af skadeskort/epikrise til egen læge/behandler. Vurdér behov for underretning. Overvej hyppigere kontakt, henvendelse i akutmodtagelse (Psykiatrisk skadestue) eller indlæggelse. Lav Kriseplan. Overvej henvisning til en af de regionale selvmordsfore-byggende klinikker. Indlæggelse kan være nødvendig afhængig af risikofaktorer og fravær af beskyttende faktorer. Efter selvmordsforsøg/ selvskadende handling skal pt. tilbydes/anbefales opfølgning Lav plan for opfølgning samt inddragelse af netværk. Udlever kontaktoplysning til hjælp.
Akut øget risiko
- Selvmordsadfærd. Potentielt livsfarlige selvmordsforsøg eller vedvarende selvmordstanker med stærk intention og konkret plan. Fremstår forpint og sortseende
- Risiko- og beskyttende faktorer. Flere alvorlige og svært påvirkelige risikofaktorer, fx tab af nærtstående, alvorlig psykisk sygdom, (svær depression, psykose m.v.). Få / ingen beskyttende faktorer.
- Obligatorisk intervention. Der skal udarbejdes kriseplan. Indlæggelse nødvendig med mindre selvmords-risiko aktuelt kan reduceres væsentligt.
- Mulig intervention. Henvendelse i Akutmodtagelse (Psyiatrisk skadestue) med mindre selvmordsrisikoniveau aktuelt kan reduceres væsentligt. Pårørende skal inddrages om muligt. Hvis kontakt til borger/patient ikke er mulig, og der er vurderet akut øget selvmordsrisiko, kan politi kontaktes.
Interventioner og planer til forebyggelse af selvmord
Selvmordsforebyggende interventioner kan overvejende være målrettet situationen her og nu eller være mere langsigtet. Interventioner, der er målrettet personens aktuelle selvmordsrisiko kan være lige fra at ledsage den selvmordstruede person til egen læge, Fælles akutmodtagelse (Psykiatrisk Skadestue), øge skærmning af patienten med f.eks. fast vagt eller udarbejde en Kriseplan, hvor man har fokus på kritiske situationer, som øger personens selvmordsrisiko. Et eksempel på en mere langsigtede intervention, kan være behandlingsplanen i psykiatrien. Den har fokus på behandlingen af den psykiatriske lidelse, men vil også tage højde for andre forhold, der kan være risikoforøgende.
Andre planer til forebyggelse af selvmord
Udarbejdes og aftales med den selvmordstruede person. Hvor Kriseplanen sigter mod at håndtere specifikke akutte situationer eller tilstande som kan udløse en selvmordskrise, har de øvrige planer et lidt længere sigte. De anviser dog også handlinger, der kan ske på kort og lang sigt for at hjælpe og støtte den selvmordstruede med henblik på at reducere selvmordsrisikoen og styrke de beskyttende faktorer. Eksempler kan være:
Udarbejdelse af behandingsplan:
- Indeholder grundlæggende oplysninger om psykopatologi og risikofaktorer, herunder behandling af psykopatologi og støtte i forhold til sociale forhold
- Indeholder oplysninger om mål for behandlingen, herunder farmakologisk og/eller psykoterapeutisk intervention
- Vurdering af selvmordsrisiko og beskrivelse af på hvilken måde forebyggelse af tilbagefald og reduktion af risiko kan ske · Evt. henvisning til et af de regionale selvmordsforebyggende centre
- Videregivelse af information og/eller samarbejde på tværs af sektorer mhp. sikring af sammenhængende forløb, jf. det støttende og ledsagende princip
Plan til forebyggelse af selvmord efter afsluttet behandlingsforløb:
- Udbytte af behandling tydeliggøres, herunder på hvilken måde den positive udvikling kan fastholdes
- Afdækning af situationer, der kan øge risiko for tilbagefald, herunder tegn på tilbagefald og på hvilken måde disse situationer kan håndteres
- Evt. opfølgning ved egen læge eller kontakt til misbrugscenter eller andet
- Inddragelse af pårørende med henblik på at skabe tryghed og støtte
- Kontakt til relevant kommunal instans mhp. opfølgning på psykologiske, sociale og økonomiske områder
Ved udarbejdelse af planer for børn og unge under 15 år skal forældremyndigheds-indehaver/værge inddrages. For unge under 15 og 18 år bør forældremyndigheds-indehaver/værge inddrages. Uanset hvilken plan der anvendes, skal den udarbejdes sammen med patienten og det nedskrevne skal være konkret og detaljeret.
Det støttende og ledsagende princip
Det støttende og ledsagende princip indebærer, at en instans ikke må slippe den selvmordstruede person, uden at en anden instans har taget over. Formålet med princippet er at sikre sig, at personen kommer frem til planlagt behandlingstilbud. Det kan ske ved at sørge for transport, at personen ledsages af personale eller gennem inddragelse af pårørende (Sundhedsstyrelsen, 2007).
Om samtale med selvmordstruede
Den selvmordstruede kan både være skamfuld og bekymret for de konsekvenser, det kan have, hvis personen fortæller om sine selvmordstanker. Vedkommende kan frygte at miste kontrollen over sine handlemuligheder, kan være bange for at blive stemplet som sindssyg og blive tvangsindlagt. Personen kan måske også tidligere været blevet mødt af manglende forståelse, eller sågar fordømmelse, og fået råd, vedkommende ikke har kunnet anvende.
Det er derfor vigtigt, at man har en åben og anerkendende tilgang til den selvmordstruede, hvor man oprigtigt prøver at forstå hans eller hendes vanskeligheder, og hvad det er, der gør, at vedkommende bliver selvmordstruet (Michel, 2011).
For at motivere den selvmordstruede til videre opfølgning er det vigtigt, at vi sikrer, at den selvmordstruede føler sig hørt, forstået og respekteret, og at vi anerkender, at det er den selvmordstruede, der er ekspert i det, der gør ham eller hende selvmordstruet. Det er desuden centralt, at den selvmordstruede oplever at være med til at kortlægge og håndtere sin suicidalitet aktivt, og at den første intervention er meningsfyldt og lindrer den smerte eller forpinthed, som fører til selvmordskrisen (Jobes, 2016).
Som professionel skal man være nøgternt bekymret og turde stille spørgsmålene med henblik på at afdække selvmordsadfærdens karakter og høre svarene. Det forudsætter, at man er fortrolig med at tale om selvmordsadfærd og har kendskab til de forskellige handlemuligheder, situationen nu måtte kræve. Det er også vigtigt at kunne tage en ”time out” og drøfte den selvmordstruede person med en kollega. Det er vigtigt at kunne give personen et håb, det kan blandt andet ske gennem anerkendelse og henvisning til gode erfaringer med patienter i en tilsvarende situation. Udarbejdelse af kriseplan kan også styrke håbet, det samme gælder en realistisk plan for opfølgning. Samtaleguide (Link).
Hvor udbredt er selvmordsadfærd?
Siden 1980’erne har selvmordshyppigheden været faldende i Danmark, men som det ses af nedenstående figur, er faldet stagneret siden 2007.
Siden da har selvmordsraten ligget på henholdsvis 19-21 og 6-8 selvmord pr. 100.000 for mænd og kvinder. Det voldsomme fald fra 1980’erne og frem til slutningen af 1990’erne hænger blandt andet sammen med, at flere dødelige metoder ikke længere er tilgængelige i samme grad som tidligere (som f.eks. bygas, kulilte fra biler og stærke sovepiller).
Men indførelsen af nye antidepressive midler og øget opmærksomhed og tilbud af psykiatriske lidelser, menes også at spille en væsentlig rolle (Nordentoft m.fl. 2006).
Det er blandt de ældste aldersgrupper, vi finder den største selvmordshyppighed i Danmark, det gælder både for mænd og kvinder (se figurer nedenfor). Dette hænger i høj grad sammen med, at de ældre benytter langt voldsommere og mere dødelige selvmordsmetoder end yngre aldersgrupper (Bruvik-Ruhlmann m.fl. (2004).
Selvmordsadfærd og livsløb
Mennesket lærer og udvikler sig gennem hele livet, og det møder livsløbets vidt forskellige udfordringer og belastninger med de erfaringer og ressourcer, som det besidder på et givet tidspunkt.
Ressourcerne, handlemulighederne og udfordringerne ændrer sig over livsløbet, og det at skulle lære et nyt sprog, miste en partner, en bolig eller få et hoftebrud, vil blive håndteret forskelligt alt afhængig af, om man er i begyndelsen af tyverne, i midten af halvtredserne eller slutningen af firserne. Konsekvenserne vil også være betinget af, hvor i livet man er (Hendry & Kloep, 2002).
I denne sammenhæng gøres der opmærksom på nogle af de forhold, der gør sig gældende når vi taler om selvmordsadfærd blandt henholdsvis børn-unge og ældre mennesker. Som det vil fremgå, spiller sociale og strukturelle ressourcer en særlig rolle, idet begge grupper er afhængige af deres nære netværk og det sundheds- og velfærdssystem vi har opbygget. Men også blandt den erhvervsaktive gruppe, har det, at have adgang til et velfærdssystem og det at have et økonomisk sikkerhedsnet, en selvmordsforebyggende effekt, særligt i krisetider (Stuckler & Basu, 2013).
Det særlige omkring børn og unges selvmordsadfærd
Der er i løbet af de seneste år kommet mere fokus på sårbare unge og selvmordsadfærd. Det er vigtigt at kunne foretage en selvmordsrisikovurdering i forhold til børn og unge, da det er på det tidspunkt, at fremtidige vaner og handlemønstre bliver til. Langt hen ad vejen vil en selvmordsrisikovurdering af børn og unge bygge på den samme viden, som i forhold til voksne, nemlig viden om risikofaktorer og beskyttelsesfaktorer og på udspørgen om selvmordstanker, -adfærd og -intention. Risikovurdering af børn og unges selvmordsadfærd sker ligesom ved voksne, først og fremmest gennem samtale med barnet eller den unge – men også gennem kontakt med barnets eller den unges forældre og/eller personerne omkring barnet og den unge.
I forhold til børn og unge under 18 år skal man som grundregel altid involvere forældrene i den unges mistrivsel og selvmordsadfærd. I de situationer, hvor den unge ikke ønsker forældrenes involvering, er det særligt nødvendigt at orientere sig i lovgivning om samtykkeregler og underretningspligt. I forhold til børn og unge er det et kendetegn, at forholdet mellem forældre og den unge sættes på en alvorlig prøve, når der er tale om selvmordsadfærd.
I mange tilfælde giver den unges selvmordsadfærd en forandrende virkning på forholdet mellem den unge og forældrene. Det bliver en opgave at støtte relationen i forældre/ung-forholdet og at synliggøre forældrenes muligheder for at hjælpe den unge ud af selvmordsrisikoen. I nogle tilfælde afstedkommer den unges selvmordsadfærd en så stor afmagt og desperation hos forældrene, at deres basale omsorgsfunktioner bliver sat ud af spillet.
Opgaven bliver her at støtte forældrene, så de så vidt muligt inddrages, som en del af de interventioner, der igangsættes (Larsen & Clausen, 2007). I risikovurdering af selvmordsadfærd bør der også være en opmærksomhed på de forhold, der typisk opstår i forbindelse med adolescensen. Den udviklingskrise, der opstår i forbindelse med ”barneidentitetens” afvikling, inden der er dannet en ny stabil ”voksenidentitet”, er præget af følelsesmæssig ustabilitet og kaos.
Mennesket lærer og udvikler sig gennem hele livet, og det møder livsløbets vidt forskellige udfordringer og belastninger med de erfaringer og ressourcer, som det besidder på et givet tidspunkt. Ressourcerne, handlemulighederne og udfordringerne ændrer sig over livsløbet, og det at skulle lære et nyt sprog, miste en partner, en bolig eller få et hoftebrud, vil blive håndteret forskelligt alt afhængig af, om man er i begyndelsen af tyverne, i midten af halvtredserne eller slutningen af firserne. Konsekvenserne vil også være betinget af, hvor i livet man er (Hendry & Kloep, 2002).
Den unges evne til at identificere og regulere følelsesmæssige indre tilstande er i denne periode ofte reduceret. Dette kan være pinagtigt, og kan medføre forstyrret adfærd (aggressivitet, selvdestruktivitet, ”risiko-adfærd”, misbrug, omvendt døgnrytme), hvilket yderligere kan forstærke den udviklingsbestemte fysiologiske og mentale stress. Det kan være vanskeligt at skelne mellem forbigående symptomer og adfærd, som er led i den normale adolescens, og længerevarende psykisk mistrivsel som følge af psykosociale belastninger og/eller psykiske lidelser (Nøhr-Jensen & Larsen, 2013). I alle tilfælde bør selvmorstanker og selvmordsadfærd tages alvorligt.
Det særlige omkring ældres selvmordsadfærd
Det er blandt de ældste borgere, vi finder den højeste selvmordsrate, det gælder både for mænd og kvinder. Det hænger blandt andet sammen med, at de ældstes selvmordshandlinger typisk er gennemført med den hensigt at dø. De planlægger ofte handlingen, anvender typisk voldsomme metoder, og det er ofte et tilfælde, de overlever (f.eks. kan de tage en dosis piller i den tro, at den er dødelig eller hængningsforsøg mislykkes).
Generelt anslås det, at for hvert selvmord der finder sted, sker der 20 selvmordsforsøg. Blandt de ældste borgere viser undersøgelser, at der sker 2-4 selvmordsforsøg pr. fuldførte selvmord (De Leo & Arnautovska, 2011). Selvmordstruede ældre er som regel belastet af tab og belastninger, som ikke kan ændres, og som derfor stiller store krav til den ældres tilpasningsevne og fleksibilitet (Winsløv, 2009).
Mænd er særligt udsatte efter tab af partner, særligt de første tre måneder efter partneren er død (Erlangsen m.fl., 2004). For begge køn ser man desuden en række fysiske sygdomme, som øger risikoen for selvmord. Ofte finder man henvisning til tab af autonomi, meningsløshed og smerter som årsager (Fässberg m.fl., 2016), men også depression, det at den ældre oplever at ligge andre til last samt konfliktfyldte relationer, som årsag til selvmord (Van Orden m.fl., 2015). Eftersom selvmordstruede ældre ofte er belastet af flere samtidige belastninger og tab (f.eks. tab af ægtefælle, nedsat førlighed pga. slagtilfælde eller faldulykke, KOL og problematiske relationer til børnene), er det udfordrende at vurdere baggrunden for symptomerne på mistrivsel og de interventioner, der skal iværksættes.
Der må forventes et tværfagligt samarbejde, hvor flere forskellige interventioner tages i brug, og hvor man er opmærksom på at ældre profiterer af psykoterapi på linje med andre aldersgrupper, den skal blot tilpasses deres ressourcer og fysiske begrænsninger som nedsat hørelse og mentale overskud (Jensen & Torpdahl, 2007; Voshaar m.fl. 2015).
Størstedelen af de ældre mennesker besidder den tilpasningsevne og fleksibilitet, som senlivets udfordringer og tab kræver af dem. Også selvom belastningerne sætter varige spor og medfører tab af livsindhold, bevares tilsyneladende en livstilfredshed (Mehlsen, 2007). For nogen kan der være behov for kortvarig, psykoterapeutisk intervention i forhold behandling af en krise eller tilpasningsreaktion som for eksempel kompliceret sorg. For andre vil muligheden for rådgivning være tilstrækkeligt.
Der er imidlertid en risiko for, at netværkspersoner omkring de ældre møder de ældres symptomer på mistrivsel og eventuelle livstræthed med en accepterende og forstående attitude. De ser ikke den ældres symptomer på krise, depression, og angst, som noget der kræver behandling, og som dybest set er en mistrivsel, der kan overvindes. Netværkspersonerne ser det mere som en forståelig reaktion på en tilværelse, der ikke står til at ændre. Konsekvensen bliver, at de ældre ikke får den hjælp, de har behov for, så de får behandlet den depression, angst eller krise de står med, så de kan genvinde livsmodet (De Leo & Arnautovska, 2011; Voshaar m.fl., 2015).
Gode råd fra patienten til de professionelle
Det følgende kommer som gode råd til de professionelle fra patienter, som har været i kontakt med psykiatrien, og som har været selvmordstruet. Kontakt og alliance Patienter er individuelle, de skal modtages/bydes velkommen og tilgås på forskellig vis. Spørg ikke straks til, hvad personen er kendt med eller hvilke diagnoser vedkommende har, men vær interesseret i, på hvilken måde personen har det svært og spørg ind til, hvad han eller hun ønsker hjælp til. Det er vigtigt at være anerkendende i sin tilgang.
Personen bør få en fornemmelse af at kunne bidrage til samtalen med noget ganske særligt. Tydeliggør, at du som professionel ved noget generelt om psykiske lidelser, men at det er patienten der bedst ved, hvordan han eller hun har det her og nu.
Det er vigtigt, at du som professionel giver dig tid til den enkelte, og at du har en interesse i at prøve at forstå patientens vanskeligheder med henblik på at hjælpe bedst muligt. Patienten er ofte stærkt følelsesmæssigt påvirket, og der skal ikke meget til at frustrere personen, her er det vigtigt, at du som professionel kan rumme patienten. Det kan være en god ide at huske på, at vrede kan være et forsøg på at genetablere værdighed.
Som professionel er det vigtigt at kunne bevare roen og være tålmodig. Når personer er i krise, har de svært ved at være fokuseret og samarbejdsvillige, det betyder at man som professionel ikke altid kan få den information, man ønsker. Det er vigtigt at lave opsummeringer, så man løbende sikrer en fælles forståelse af patientens situation og vanskeligheder. Det gør det lettere at træffe fælles beslutninger om det videre forløb.
Få inddraget de pårørende
Pårørende omfatter ikke blot den nærmeste familie, men kan også være en ven, kollega eller en god nabo. Ofte skal patienten hjælpes på vej for at komme i tanke om nogen pårørende, der kan hjælpe – enten med noget helt praktisk som at passe hunden eller katten, eller nogen som kan komme ind og være sammen med patienten. Man kan hjælpe patienternes hukommelse på vej med spørgsmål som: Hvad laver du i hverdagen? Hvem er du typisk sammen med? Hvad med på dit arbejde, er der nogen, du her taler særligt godt med? Hvem tog sig af din hund/kat sidste gang, du skulle noget?
Nedskriv og giv patienten vigtig information
Patienter som er forpinte, svært belastede eller i krise, har svært ved at huske og ved at overskue den situation, de står i. De skal derfor have hjælp til at få overblik over situationen og sikre sig, de får den nødvendige information med sig, når de forlader skadestuen, samtalen eller lignende.
Kriseplanen er en hjælp til patienten til at huske, hvad vedkommende skal gøre, når han eller hun får det rigtig svært. Og den skal laves i papirform Kriseplan 1 [Link], Kriseplan 2 [Link].eller ved hjælp af APP’en MinPlan [Link]. Andre planer til at håndtere selvmordsrisiko og psykiske vanskeligheder kan være en beskrivelse af de ting, patienten skal huske at gøre på aftalte tidspunkter. Det kan også være en plan for det videre forløb med mødetidspunkter og mødesteder samt eventuelt navne på personer, som patienten har aftaler med. Det giver en forudsigelighed og tydelighed, som er vigtig for alle parter.
Oplysninger om det videre forløb og andre aftaler skal nedskrives på papir eller på en SMS-besked eller begge dele. Hvis patienten og de pårørende er enige om det, får de pårørende den samme information.
Gode råd fra pårørende til de professionelle
Det følgende kommer som gode råd til de professionelle fra patienter, som har været i kontakt med psykiatrien, og som har været selvmordstruet. Samtykkets betydning – oplys om rammer og behandlingsforløb.
Som pårørende er det vigtigt at vide, hvilken betydning det har, om der ligger et samtykke fra personen til at inddrage pårørende i behandlingsforløbet som støtte eller ej. Hvis der ikke ligger et samtykke, skal de pårørende orienteres om, at det begrænser informationsstrømmen på en sådan måde, at de gerne må fortælle om personen, men at de samtidig bør vide, at behandlere eller kontaktpersonen er forpligtet til at fortælle personen, at der har været kontakt fra de pårørende.
Har personen givet samtykke til, at de pårørende må vide, at vedkommende er i behandling (eller de allerede er vidende herom), og personen ikke ønsker, de skal vide mere, vil det være hensigtsmæssigt at orientere om, hvilke tiltag eller behandlingsforløb der typisk vil finde sted, uden at gå ind i personens konkrete behandlingsforløb. På trods af at der ikke er noget samtykke, er det vigtigt at være imødekommende, anerkendende og interesseret i den information, de pårørende har, og oplyse de pårørende om de tilbud, der måtte være (evt. pårørendetilbud i klinikken, NEFOS el.lign.).
Er der et samtykke fra personen, så inddrag de pårørende Pårørende omfatter ikke blot den nærmeste familie, men kan også være en ven, kollega eller en god nabo. De pårørende skal så vidt muligt inddrages i behandlingsforløbet og orienteres om, på hvilken måde de kan støtte op om behandlingen. Man kan anbefale dem at tage en notesbog med til de samtaler, de deltager i, så de kan få nedskrevet aftaler eller andet, der er relevant.
Det vil også være relevant at orientere dem om Kriseplanen: hvad er personens advarselstegn, strategier og netværkspersoner. Overvej også om de pårørende skal være med til at sikre den selvmordstruedes omgivelser. Det kan være at fjerne piller, reb eller adgang til våben. Husk at lave opsummeringer, så man løbende sikrer en fælles forståelse af den aktuelle situation, og hvad der skal ske i det videre forløb. Også pårørende kan være påvirkede af situationen, og kan have svært ved at huske og overskue det, de står i. De skal derfor have hjælp til at få overblik og sikre, at de får den nødvendige information med sig, når de forlader skadestuen, samtalen eller lignende.
Gode råd til pårørende
Det er vigtigt at tale med de pårørende om, at deres støtte til personen skal ske under hensyntagen til deres eget velbefindende og grænser. De skal opfordres til, at de finder nogen i deres netværk, de kan tale med. Hvis de ikke har nogen i deres personlige netværk, bør de opfordres til at gøre brug af lokal støtte og rådgivning, gennem de tilbud der er. Anbefal NEFOS og andre lokale pårørendetilbud og afklar om personen har mulighed for at få samtaler med egen læge eller henvisning til privatpraktiserende psykolog.
Hvis de pårørende skal være sammen med den selvmordstruede gennem længere tid, er det vigtigt, at de finder nogen, der kan overtage og aflaste dem, så de ikke står alene med opgaven 24/7.
Forklar de pårørende, hvilken betydning personens psykiske tilstand har for funktionsniveauet, vedkommendes evne til at arbejde, deltage i socialt samvær osv., dette for at undgå misforståelser om at personen blot skal tage sig sammen. Orienter de pårørende om, hvor de kan henvende sig, hvis situationen bliver kritisk (Akutmodtagelse/Psykiatrisk Skadestue, Livslinjen m.m.) og tal med dem om, hvad de kan gøre for at håndtere, at situationen ikke trappes yderligere op.
Referencer
Arnfred S & Larsen, KJ (2017): Kap 39. Den selvmordstruede patient. Grundbog i Psykiatri Hans Reitzel 2017.
Bruvik-Ruhlmann PE, Kristensen IB, Nielsen KR (2004):Selvmord hos ældre i Århus Amt i perioden 19934-2000. Et deskriptivt studie. I Ugeskr. for læger. 2004 Nov 8;166(46):4151-4
Bryan CJ, Mintz J, Clemans TA, Leeson B, Burch TS, Williams SR, Maney E, Rudd MD5. (2017): Effect of crisis response planning vs. contracts for safety on suicide risk in U.S. Army Soldiers: A randomized clinical trial. Affect Disord. 2017 Apr 1;212:64-72.
Chiles, J.A. & Strosahl, K.D (2005): Clinical Manual for Assessment and Treatment of Suicidal Patients. American Psychiatric Publishing, Inc., Washington, DC, 2005.
De Leo D & Arnautovska, U (2011): Ch 18. Prevention and Treatment of Suicidality in Old Age. O’Connor, Platt, & Gordon (red): International Handbook of Suicide Prevention. Research, Policy and Practice, John Wiley & Sons, 2011
Erlangsen A, Jeune B, Bille-Brahe U & Vaupel JW (2004): Loss of partner and suicide risks among oldest old: a population-based register study. I Age Ageing. 2004 Jul;33(4):378-83
Fässberg MM, Cheung G, Canetto SS, et al (2016): A systematic review of physical illness, functional disability, and suicidal behaviour among older adults. I Aging Ment Health. 2016;20(2):166-94.
Gamarra JM, Luciano MT, Gradus JL, Wiltsey Stirman S. (2015): Assessing Variability and Implementation Fidelity of Suicide Prevention Safety Planning in a Regional VA Healthcare System. Crisis. 2015;36(6):433-9.
Hendry LB & Kloep M (2002): Lifespan Development; resources, challenges and risks. Thomson Learning, London 2002.
Jensen D & Torpdahl,P (2007): Kognitiv terapi med ældre deprimerede mennesker. Larsen L. (red): Gerontopsykologi. Det aldrende menneskes psykologi. Aarhus Universitetsforlag, Aarhus, 2007, s 305-322
Jobes, D.A. (2016): Managing Suicidal Risk. A Collaborative Approach. The Guilford press, New York, 2016, 2nd ed.
Larsen, JK Clausen, B (2007): Kommunepakken – Forebyggelse af selvmordsadfærd hos børn og unge.
Mehlsen, MY (2007): Livstilfredshed i alderdommen. Larsen L. (red): Gerontopsykologi. Det aldrende menneskes psykologi. Aarhus Universitetsforlag, Aarhus, 2007, s 137-154.
Mehlum L (2014): Myter om betydningen av selvmordsrisikovurdering?. Tidsskriftet Den norske legeforeningen. 17.02.2014 Michel, K (2011): Ch 24, The Role of the Therapist in the Treatment of the Suicidal Patient. O’Connor, Platt, & Gordon (red): International Handbook of Suicide Prevention. Research, Policy and Practice, John Wiley & Sons, 2011.
Møhl, B (2015): Selvskade – Psykologi og behandling. Hans Reitzels Forlag. København, 2015. Nordentoft M, Qin P, Helweg-Larsen K, Juel K. (2006): Time-trends in method-specific suicide rates compared with the availability of specific compounds. The Danish experience. Nord J Psychiatry. 2006;60(2):97-106
Nøhr-Jensen, P & Larsen, KJ (2013): Kap.9. Psykoterapi med unge. Psykoterapien ABC: Møhl, B. & Kjølbye, M. (red.). Psykiatrifonden, 2013.
O’Connor RC, Kirtley OJ. (2018): The integrated motivational-volitional model of suicidal behaviour. Phil. Trans. R. Soc. B 373: 20170268. http://dx.doi.org/10.1098/rstb.2017.0268 Pierce, DW. (1977): Suicidal Intent in Self-injury. British Journal of Psychiatry, 130, 377-385
Pierce, DW. (1996): Repeated deliberate self-harm in the elderly. International Journal of Geriatric Psychiatry 11(11):983-986, Nov 1996, Pisani, A.R.; Murrie, D.C. & Silverman, M.M. (2016): Reformulating Suicide Risk Formulation: From Prediction to Prevention. Acad Psychiatry, 2016; 40: 623-629.
Posner K, Brown GK, Stanley B, Brent DA, Yershova KV, Oquendo MA, Currier GW, Melvin GA, Greenhill L, Shen S, Mann JJ. (2011): The Columbia-Suicide Severity Rating Scale: initial validity and internal consistency findings from three multisite studies with adolescents and adults. Am J Psychiatry. 2011 Dec;168(12):1266-77.
Shneidman E, (1993): Suicide as Psychache: A Clinical Approach to Self-Destructive Behavior. Jason Aronson Inc. Publishers Stanley B. & Brown GK. (2012): Safety planning intervention: A brief intervention to mitigate suicide risk. Cognitive and Behavioral Practice (2012).
Steeg S , Quinlivan L, Nowland R, Carroll R, Casey D, Clements C, Cooper J, Davies L, Knipe D, Ness J, O’Connor RC, Hawton K, Gunnell D & Kapur N (2018) Accuracy of risk scales for predicting repeat self-harm and suicide: a multicentre, population-level cohort study using routine clinical data. BMC Psychiatry (2018) 18:113
Stuckler, D & Basu S (2013): The Body Economic. Why Austerity Kills. Allen Lane, London, 2013 Sundhedsstyrelsen (2007): Vurdering og visitation af selvmordstruede. Vejledning til sundhedspersonale <http://www.sst.dk/publ/Publ2004/ Vurdering_visitation_selvmordstruede.pdf><http://www.sst.dk/publ/Publ2004/Vurdering_visitation_selvmordstruede.pdf>
Van Orden KA, Wiktorsson S, Duberstein P et al (2015): Reasons for attempted suicide in later life. I Am J Geriatr Psychiatry. 2015 May;23(5):536-44.
Voshaar RC, van der Veen DC, Kapur N, Hunt I, Williams A, & Pachana NA (2015): Suicide in patients suffering from late-life anxiety disorders; a comparison with younger patients. Int Psychogeriatr. 2015 Jul;27(7):1197-205..
Winsløv, J-H (2009): Ældre menneskers selvmordshandlinger. Glasdam & Espensen (red): Gerontologi. Livet som ældre i det moderne samfund. Dansk Sygeplejeråd & Nyt Nordisk Forlag København, 2009. s. 281-300.
Jan-Henrik Winsløv, psykolog og faglig ansvarlig, Enhed for Selvmordsforebyggelse, Aalborg Universitetshospital
Kim Juul Larsen, psykolog, teamleder, Sundhed og forebyggelse, Odense Kommune
Kate Aamund Wüst, Forskningsleder, læge og ph.d., tilknyttet DRISP og PCN, Hillerød.
